Drücken Sie „Play“, um diesen Inhalt anzuhören
Theaterstücke:-Hörspiele zählen
1x
Wiedergabegeschwindigkeit- 0.5
- 0.6
- 0.7
- 0.8
- 0.9
- 1
- 1.1
- 1.2
- 1.3
- 1.5
- 2
Text öffnenblutzucker und hba1c: was diabetiker über die regelmäßige kontrolle wissen müssen. für einen an diabetes mellitus-erkrankten sind die regelmäßigen kontrollen des blutzucker-wertes lebensnotwendig. dies dient der vermeidung einer unter- oder überzuckerung, wodurch es zu weitreichenden störungen des gesamten organismus kommen kann. die regelmäßige kontrolle erfolgt mittels auswertung eines bluttropfens, hauptsächlich über ein blutzucker-messgerät. hiermit wird eine momentaufnahme des blutzuckerspiegels gemacht, die jeweils abhängig ist von verschiedenen faktoren. dazu zählen u.a. die nahrungs- und flüssigkeitsaufnahme, die körperliche tätigkeit, die tageszeit, möglicher stress, der hormonhaushalt, medikamente sowie der allgemeine zustand (z.b. erkältung, fieber, weitere erkrankungen). möchte sich der behandelnde arzt einen weitreichenden überblick über den blutzuckerspiegel-verlauf der vergangenen wochen machen, kann er den hba1c-wert im vollblut bestimmen lassen. der hba1c wert: das „blutzuckergedächtnis“. bei hba1c handelt es sich um glykohämoglobin, an glukose (zuckermoleküle) gebundenes hämoglobin (roter blutfarbstoff). vereinfacht gesagt bedeutet das: je mehr zucker im blut vorhanden ist, desto mehr bindungen lassen sich im blut nachweisen (= höherer hba1c-wert). daher spricht man in zusammenhang mit dem hba1c-wert auch von einem „blutzuckergedächtnis“. der wert erlaubt rückschlüsse auf den blutzuckerwert der letzten acht bis zwölf wochen. dies ist der zeitraum, den ein gebundenes zuckermolekül benötigt, bevor es vollständig abgebaut ist. besonders wertvoll sind die ergebnisse bei der behandlung (einstellung) des diabetes mellitus vom typ ii (früher: altersdiabetes, alterszucker). zudem lassen sich so „kleinere sünden“ bei einem kontrollbesuch nicht mehr verbergen. nach der seit 2010 eingeführten, neuen internationalen einheit (in promille) liegt der hba1c-wert bei gesunden menschen zwischen etwa 30 und 45 mmol/mol, mit zunehmendem alter kann dieser wert auch noch etwas höher sein. beim diabetes-kranken liegt dieser wert im bereich zwischen 48 und 58 mmol/mol, bei älteren patienten kann dieser wert auf über 65 mmol/mol ansteigen. zur vervollständigung werden hier noch einmal die allgemein gebräuchlichen werte (die weiterhin ihre gültigkeit haben) in prozent erwähnt. diese liegen bei einem gesunden zwischen fünfeinhalb und sechseinhalb prozent, bei dem an diabetes erkrankten liegen die werte oberhalb der sechseinhalb prozent. der hba1c-wert liefert wichtige erkenntnisse über die vorangegangenen wochen. er besitzt jedoch keine alleingültige aussagekraft in hinblick auf den blutzuckerspiegel und sollte daher immer nur in kombination mit weiteren untersuchungen betrachtet werden. bei alleiniger betrachtung ist die gefahr von fehlinterpretationen des wertes gegeben. kurzfristige blutzuckerspitzen (eine deutliche erhöhung des spiegels über zwei bis vier stunden) lassen sich nicht immer nachweisen, da kleine blutzuckererhöhungen z.t. rasch wieder abgebaut werden können. über einen langfristigen zeitraum betrachtet, können aber bereits diese kleinen blutzuckerveränderungen zu einer schädigung des gefäß- und nervensystems führen. bestimmte erkrankungen können zu einer veränderung des hba1c-wertes führen, die eine reale bewertung des blutzuckerspiegel-verlaufes nicht zulassen. auch hier ist die gefahr einer fehlinterpretation zu groß. so kommt es u.a. zu einem erniedrigten wert bei nierenerkrankungen oder auch bei blutverlust. eine erhöhung über den referenzbereich lässt sich unter anderem feststellen bei eisenmangel oder auch einer milzentfernung. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter dazu an:. kritik am hba1c wert. trotz seiner weiten verbreitung hat der hba1c-wert auch schwächen. er gibt zwar einen durchschnittswert wieder, aber keine informationen über kurzfristige blutzuckerschwankungen, hypoglykämien (unterzuckerungen) oder hyperglykämien (überzuckerungen). diese schwankungen können jedoch erhebliche auswirkungen auf das wohlbefinden und das risiko für komplikationen haben. ein beispiel: zwei patienten mit identischem hba1c-wert von 6,5 % können völlig unterschiedliche stoffwechselverläufe haben. der eine könnte stabile werte um den durchschnitt aufweisen, während der andere zwischen extremen blutzuckerhöhen und -tiefen schwankt. beide haben jedoch unterschiedliche risiken für komplikationen und benötigen eine andere therapieanpassung. je kleiner desto besser gilt nicht immer. bislang galt der grundsatz: je kleiner der hba1c-wert, desto besser ist dies für die gesundheit des getesteten – und desto geringer ist das risiko einer durch zucker verursachten folgeerkrankung. immer wieder wurde auf die wichtigkeit hingewiesen, den blutzuckerspiegel unter dem kritischen grenzwert von 6,5 prozent zu halten. die erfassung und auswertung der ergebnisse langjähriger messungen bei einer großen zahl von diabetikern scheinen diese vorgabe zunächst zu bestätigen. bei der untersuchung des diabetes-risikos kam heraus, dass über die hälfte der patienten, die meisten mit typ-ii-diabetes, einen hba1c-wert über 7 prozent hatten. werte also, die landläufig als zu hoch angesehen werden, weil sie das risiko für die bekannten spätfolgen erhöhen und damit die gesundheit zumindest auf lange sicht erheblich beeinträchtigen. wie sinnvoll ist der strenge grenzwert? aber wie sinnvoll ist es, in jedem fall an einem strengen hba1c-grenzwert festzuhalten? diese frage wird in fachkreisen intensiv diskutiert. das hat die deutsche ärzteschaft veranlasst, ihre leitlinie zur behandlung des diabetes typ ii zu ändern. galt bis 2013 die empfehlung, den hba1c-wert unter 6,5 zu senken, so sieht die aktualisierte fassung einen wert – je nach alter des patienten – zwischen 6,5 und 7,5 vor. die neuen vorgaben berücksichtigen die ergebnisse einiger studien, wonach strengere blutzuckerwerte den patienten wenig nutzen und ihnen sogar schaden können. neue parameter: kontinuierliche glukosemessung (cgm) und „time in range“ (tir). die technologischen fortschritte der letzten jahre haben die diabetesbehandlung revolutioniert. mit kontinuierlichen glukosemesssystemen (cgm) können patienten ihren blutzucker in echtzeit überwachen. ein besonders nützlicher parameter, der sich aus diesen daten ergibt, ist die sogenannte „time in range“ (tir). diese gibt an, wie viel prozent der zeit der blutzucker innerhalb eines festgelegten zielbereichs liegt (meist 70–180 mg/dl). vorteile von cgm und tir:. präzise erkennung von hypo- und hyperglykämien: diese bleiben beim hba1c-wert unbemerkt. verbesserte lebensqualität: cgm-systeme ermöglichen eine personalisierte therapie und helfen, extreme blutzuckerschwankungen zu vermeiden. therapieanpassung in echtzeit: tir bietet eine unmittelbar greifbare basis für optimierungen der behandlung. allerdings ist cgm nicht ohne herausforderungen. sensoren messen den gewebezucker, was bei schnellen blutzuckeränderungen zu verzögerungen führen kann. zudem sind cgm-systeme teuer und erfordern technisches know-how. hba1c und tir: ergänzend statt konkurrierend. die aktuelle diskussion zeigt, dass der hba1c-wert nicht als alleiniger parameter ausreicht, um die stoffwechsellage umfassend zu beurteilen. er bleibt jedoch ein unverzichtbares instrument, insbesondere für langzeitvergleiche und wissenschaftliche studien. tir und cgm ergänzen ihn sinnvoll, indem sie detaillierte einblicke in den blutzuckerverlauf ermöglichen. ein kombiniertes modell ist der schlüssel zur optimalen therapie:. der hba1c-wert liefert einen robusten langzeitüberblick. cgm und tir helfen, die blutzuckerwerte in echtzeit zu überwachen und schwankungen zu minimieren. die kritische perspektive: einfluss der lebensmittelindustrie auf die forschung. eine kritische betrachtung der rolle von hba1c führt auch zur frage nach der unabhängigkeit von studien und leitlinien. historisch betrachtet, hat die zuckerindustrie in den 1960er-jahren studien finanziert, um die gesundheitlichen risiken von zucker zu verschleiern und fett als hauptverursacher von herz-kreislauf-erkrankungen darzustellen. dies zeigt, wie anfällig die wissenschaft für wirtschaftliche interessen sein kann. die manipulation solcher studien hat möglicherweise dazu beigetragen, dass parameter wie hba1c zu stark fokussiert wurden, während andere faktoren – etwa die bedeutung kurzfristiger blutzuckerschwankungen – lange vernachlässigt wurden. fazit: mehr als nur eine zahl. der hba1c-wert bleibt ein wichtiges instrument in der diabetesbehandlung, aber seine grenzen sind unübersehbar. neue technologien wie cgm und tir eröffnen zusätzliche perspektiven und ermöglichen eine personalisierte, präzisere therapie. gleichzeitig ist es unerlässlich, die unabhängigkeit und qualität wissenschaftlicher forschung zu gewährleisten, um den besten nutzen für die patienten sicherzustellen. eine erfolgreiche therapie erfordert ein ausgewogenes zusammenspiel von langzeitwerten, echtzeitdaten und einer kritischen betrachtung der verfügbaren erkenntnisse. nur so kann diabetes optimal behandelt werden – nicht als abstrakte zahl, sondern als lebensverändernde realität für millionen betroffene weltweit. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: pixabay.com – stevepb. dieser beitrag wurde 2016 erstmalig erstellt und letztmalig am 9.12.2024 umfassend ergänzt und überarbeitet.
Ton herunterladenHeruntergeladen:0 Schließen Sie den Kontextplayer blutzucker und hba1c: was diabetiker über die regelmäßige kontrolle wissen müssen. für einen an diabetes mellitus-erkrankten sind die regelmäßigen kontrollen des blutzucker-wertes lebensnotwendig. dies dient der vermeidung einer unter- oder überzuckerung, wodurch es zu weitreichenden störungen des gesamten organismus kommen kann. die regelmäßige kontrolle erfolgt mittels auswertung eines bluttropfens, hauptsächlich über ein blutzucker-messgerät. hiermit wird eine momentaufnahme des blutzuckerspiegels gemacht, die jeweils abhängig ist von verschiedenen faktoren. dazu zählen u.a. die nahrungs- und flüssigkeitsaufnahme, die körperliche tätigkeit, die tageszeit, möglicher stress, der hormonhaushalt, medikamente sowie der allgemeine zustand (z.b. erkältung, fieber, weitere erkrankungen). möchte sich der behandelnde arzt einen weitreichenden überblick über den blutzuckerspiegel-verlauf der vergangenen wochen machen, kann er den hba1c-wert im vollblut bestimmen lassen. der hba1c wert: das „blutzuckergedächtnis“. bei hba1c handelt es sich um glykohämoglobin, an glukose (zuckermoleküle) gebundenes hämoglobin (roter blutfarbstoff). vereinfacht gesagt bedeutet das: je mehr zucker im blut vorhanden ist, desto mehr bindungen lassen sich im blut nachweisen (= höherer hba1c-wert). daher spricht man in zusammenhang mit dem hba1c-wert auch von einem „blutzuckergedächtnis“. der wert erlaubt rückschlüsse auf den blutzuckerwert der letzten acht bis zwölf wochen. dies ist der zeitraum, den ein gebundenes zuckermolekül benötigt, bevor es vollständig abgebaut ist. besonders wertvoll sind die ergebnisse bei der behandlung (einstellung) des diabetes mellitus vom typ ii (früher: altersdiabetes, alterszucker). zudem lassen sich so „kleinere sünden“ bei einem kontrollbesuch nicht mehr verbergen. nach der seit 2010 eingeführten, neuen internationalen einheit (in promille) liegt der hba1c-wert bei gesunden menschen zwischen etwa 30 und 45 mmol/mol, mit zunehmendem alter kann dieser wert auch noch etwas höher sein. beim diabetes-kranken liegt dieser wert im bereich zwischen 48 und 58 mmol/mol, bei älteren patienten kann dieser wert auf über 65 mmol/mol ansteigen. zur vervollständigung werden hier noch einmal die allgemein gebräuchlichen werte (die weiterhin ihre gültigkeit haben) in prozent erwähnt. diese liegen bei einem gesunden zwischen fünfeinhalb und sechseinhalb prozent, bei dem an diabetes erkrankten liegen die werte oberhalb der sechseinhalb prozent. der hba1c-wert liefert wichtige erkenntnisse über die vorangegangenen wochen. er besitzt jedoch keine alleingültige aussagekraft in hinblick auf den blutzuckerspiegel und sollte daher immer nur in kombination mit weiteren untersuchungen betrachtet werden. bei alleiniger betrachtung ist die gefahr von fehlinterpretationen des wertes gegeben. kurzfristige blutzuckerspitzen (eine deutliche erhöhung des spiegels über zwei bis vier stunden) lassen sich nicht immer nachweisen, da kleine blutzuckererhöhungen z.t. rasch wieder abgebaut werden können. über einen langfristigen zeitraum betrachtet, können aber bereits diese kleinen blutzuckerveränderungen zu einer schädigung des gefäß- und nervensystems führen. bestimmte erkrankungen können zu einer veränderung des hba1c-wertes führen, die eine reale bewertung des blutzuckerspiegel-verlaufes nicht zulassen. auch hier ist die gefahr einer fehlinterpretation zu groß. so kommt es u.a. zu einem erniedrigten wert bei nierenerkrankungen oder auch bei blutverlust. eine erhöhung über den referenzbereich lässt sich unter anderem feststellen bei eisenmangel oder auch einer milzentfernung. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter dazu an:. kritik am hba1c wert. trotz seiner weiten verbreitung hat der hba1c-wert auch schwächen. er gibt zwar einen durchschnittswert wieder, aber keine informationen über kurzfristige blutzuckerschwankungen, hypoglykämien (unterzuckerungen) oder hyperglykämien (überzuckerungen). diese schwankungen können jedoch erhebliche auswirkungen auf das wohlbefinden und das risiko für komplikationen haben. ein beispiel: zwei patienten mit identischem hba1c-wert von 6,5 % können völlig unterschiedliche stoffwechselverläufe haben. der eine könnte stabile werte um den durchschnitt aufweisen, während der andere zwischen extremen blutzuckerhöhen und -tiefen schwankt. beide haben jedoch unterschiedliche risiken für komplikationen und benötigen eine andere therapieanpassung. je kleiner desto besser gilt nicht immer. bislang galt der grundsatz: je kleiner der hba1c-wert, desto besser ist dies für die gesundheit des getesteten – und desto geringer ist das risiko einer durch zucker verursachten folgeerkrankung. immer wieder wurde auf die wichtigkeit hingewiesen, den blutzuckerspiegel unter dem kritischen grenzwert von 6,5 prozent zu halten. die erfassung und auswertung der ergebnisse langjähriger messungen bei einer großen zahl von diabetikern scheinen diese vorgabe zunächst zu bestätigen. bei der untersuchung des diabetes-risikos kam heraus, dass über die hälfte der patienten, die meisten mit typ-ii-diabetes, einen hba1c-wert über 7 prozent hatten. werte also, die landläufig als zu hoch angesehen werden, weil sie das risiko für die bekannten spätfolgen erhöhen und damit die gesundheit zumindest auf lange sicht erheblich beeinträchtigen. wie sinnvoll ist der strenge grenzwert? aber wie sinnvoll ist es, in jedem fall an einem strengen hba1c-grenzwert festzuhalten? diese frage wird in fachkreisen intensiv diskutiert. das hat die deutsche ärzteschaft veranlasst, ihre leitlinie zur behandlung des diabetes typ ii zu ändern. galt bis 2013 die empfehlung, den hba1c-wert unter 6,5 zu senken, so sieht die aktualisierte fassung einen wert – je nach alter des patienten – zwischen 6,5 und 7,5 vor. die neuen vorgaben berücksichtigen die ergebnisse einiger studien, wonach strengere blutzuckerwerte den patienten wenig nutzen und ihnen sogar schaden können. neue parameter: kontinuierliche glukosemessung (cgm) und „time in range“ (tir). die technologischen fortschritte der letzten jahre haben die diabetesbehandlung revolutioniert. mit kontinuierlichen glukosemesssystemen (cgm) können patienten ihren blutzucker in echtzeit überwachen. ein besonders nützlicher parameter, der sich aus diesen daten ergibt, ist die sogenannte „time in range“ (tir). diese gibt an, wie viel prozent der zeit der blutzucker innerhalb eines festgelegten zielbereichs liegt (meist 70–180 mg/dl). vorteile von cgm und tir:. präzise erkennung von hypo- und hyperglykämien: diese bleiben beim hba1c-wert unbemerkt. verbesserte lebensqualität: cgm-systeme ermöglichen eine personalisierte therapie und helfen, extreme blutzuckerschwankungen zu vermeiden. therapieanpassung in echtzeit: tir bietet eine unmittelbar greifbare basis für optimierungen der behandlung. allerdings ist cgm nicht ohne herausforderungen. sensoren messen den gewebezucker, was bei schnellen blutzuckeränderungen zu verzögerungen führen kann. zudem sind cgm-systeme teuer und erfordern technisches know-how. hba1c und tir: ergänzend statt konkurrierend. die aktuelle diskussion zeigt, dass der hba1c-wert nicht als alleiniger parameter ausreicht, um die stoffwechsellage umfassend zu beurteilen. er bleibt jedoch ein unverzichtbares instrument, insbesondere für langzeitvergleiche und wissenschaftliche studien. tir und cgm ergänzen ihn sinnvoll, indem sie detaillierte einblicke in den blutzuckerverlauf ermöglichen. ein kombiniertes modell ist der schlüssel zur optimalen therapie:. der hba1c-wert liefert einen robusten langzeitüberblick. cgm und tir helfen, die blutzuckerwerte in echtzeit zu überwachen und schwankungen zu minimieren. die kritische perspektive: einfluss der lebensmittelindustrie auf die forschung. eine kritische betrachtung der rolle von hba1c führt auch zur frage nach der unabhängigkeit von studien und leitlinien. historisch betrachtet, hat die zuckerindustrie in den 1960er-jahren studien finanziert, um die gesundheitlichen risiken von zucker zu verschleiern und fett als hauptverursacher von herz-kreislauf-erkrankungen darzustellen. dies zeigt, wie anfällig die wissenschaft für wirtschaftliche interessen sein kann. die manipulation solcher studien hat möglicherweise dazu beigetragen, dass parameter wie hba1c zu stark fokussiert wurden, während andere faktoren – etwa die bedeutung kurzfristiger blutzuckerschwankungen – lange vernachlässigt wurden. fazit: mehr als nur eine zahl. der hba1c-wert bleibt ein wichtiges instrument in der diabetesbehandlung, aber seine grenzen sind unübersehbar. neue technologien wie cgm und tir eröffnen zusätzliche perspektiven und ermöglichen eine personalisierte, präzisere therapie. gleichzeitig ist es unerlässlich, die unabhängigkeit und qualität wissenschaftlicher forschung zu gewährleisten, um den besten nutzen für die patienten sicherzustellen. eine erfolgreiche therapie erfordert ein ausgewogenes zusammenspiel von langzeitwerten, echtzeitdaten und einer kritischen betrachtung der verfügbaren erkenntnisse. nur so kann diabetes optimal behandelt werden – nicht als abstrakte zahl, sondern als lebensverändernde realität für millionen betroffene weltweit. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: pixabay.com – stevepb. dieser beitrag wurde 2016 erstmalig erstellt und letztmalig am 9.12.2024 umfassend ergänzt und überarbeitet.
Blutzucker und HbA1c: Was Diabetiker über die regelmäßige Kontrolle wissen müssen
Für einen an Diabetes mellitus-Erkrankten sind die regelmäßigen Kontrollen des Blutzucker-Wertes lebensnotwendig. Dies dient der Vermeidung einer Unter- oder Überzuckerung, wodurch es zu weitreichenden Störungen des gesamten Organismus kommen kann.
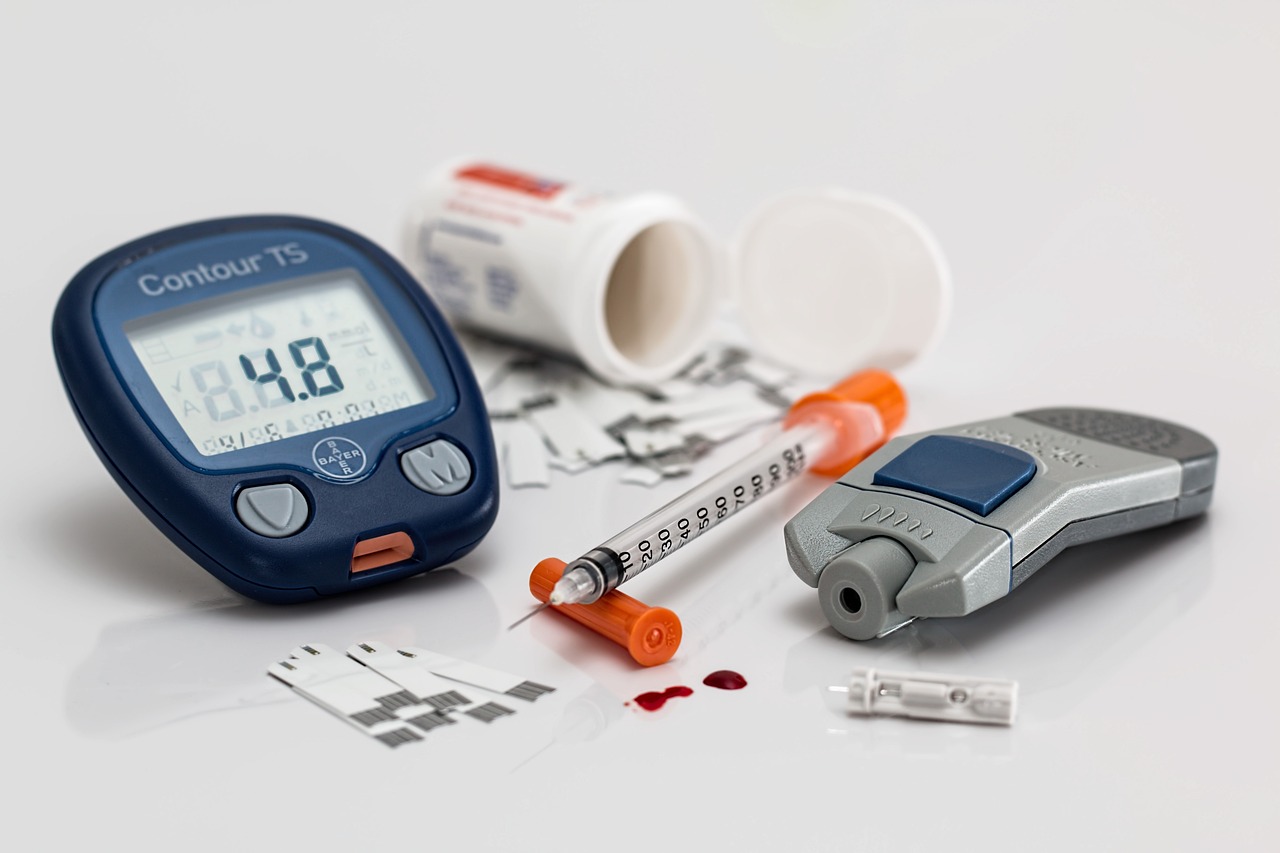
Die regelmäßige Kontrolle erfolgt mittels Auswertung eines Bluttropfens, hauptsächlich über ein Blutzucker-Messgerät. Hiermit wird eine Momentaufnahme des Blutzuckerspiegels gemacht, die jeweils abhängig ist von verschiedenen Faktoren. Dazu zählen u.a. die Nahrungs- und Flüssigkeitsaufnahme, die körperliche Tätigkeit, die Tageszeit, möglicher Stress, der Hormonhaushalt, Medikamente sowie der allgemeine Zustand (z.B. Erkältung, Fieber, weitere Erkrankungen).
Möchte sich der behandelnde Arzt einen weitreichenden Überblick über den Blutzuckerspiegel-Verlauf der vergangenen Wochen machen, kann er den HbA1c-Wert im Vollblut bestimmen lassen.
Der HbA1c Wert: Das „Blutzuckergedächtnis“
Bei HbA1c handelt es sich um Glykohämoglobin, an Glukose (Zuckermoleküle) gebundenes Hämoglobin (roter Blutfarbstoff). Vereinfacht gesagt bedeutet das: je mehr Zucker im Blut vorhanden ist, desto mehr Bindungen lassen sich im Blut nachweisen (= höherer HbA1c-Wert).
Daher spricht man in Zusammenhang mit dem HbA1c-Wert auch von einem „Blutzuckergedächtnis“. Der Wert erlaubt Rückschlüsse auf den Blutzuckerwert der letzten acht bis zwölf Wochen. Dies ist der Zeitraum, den ein gebundenes Zuckermolekül benötigt, bevor es vollständig abgebaut ist. Besonders wertvoll sind die Ergebnisse bei der Behandlung (Einstellung) des Diabetes mellitus vom Typ II (früher: Altersdiabetes, Alterszucker). Zudem lassen sich so „kleinere Sünden“ bei einem Kontrollbesuch nicht mehr verbergen.
Nach der seit 2010 eingeführten, neuen internationalen Einheit (in Promille) liegt der HbA1c-Wert bei gesunden Menschen zwischen etwa 30 und 45 mmol/mol, mit zunehmendem Alter kann dieser Wert auch noch etwas höher sein. Beim Diabetes-Kranken liegt dieser Wert im Bereich zwischen 48 und 58 mmol/mol, bei älteren Patienten kann dieser Wert auf über 65 mmol/mol ansteigen. Zur Vervollständigung werden hier noch einmal die allgemein gebräuchlichen Werte (die weiterhin ihre Gültigkeit haben) in Prozent erwähnt. Diese liegen bei einem Gesunden zwischen fünfeinhalb und sechseinhalb Prozent, bei dem an Diabetes Erkrankten liegen die Werte oberhalb der sechseinhalb Prozent.
Der HbA1c-Wert liefert wichtige Erkenntnisse über die vorangegangenen Wochen. Er besitzt jedoch keine alleingültige Aussagekraft in Hinblick auf den Blutzuckerspiegel und sollte daher immer nur in Kombination mit weiteren Untersuchungen betrachtet werden. Bei alleiniger Betrachtung ist die Gefahr von Fehlinterpretationen des Wertes gegeben. Kurzfristige Blutzuckerspitzen (eine deutliche Erhöhung des Spiegels über zwei bis vier Stunden) lassen sich nicht immer nachweisen, da kleine Blutzuckererhöhungen z.T. rasch wieder abgebaut werden können. Über einen langfristigen Zeitraum betrachtet, können aber bereits diese kleinen Blutzuckerveränderungen zu einer Schädigung des Gefäß- und Nervensystems führen.
Bestimmte Erkrankungen können zu einer Veränderung des HbA1c-Wertes führen, die eine reale Bewertung des Blutzuckerspiegel-Verlaufes nicht zulassen. Auch hier ist die Gefahr einer Fehlinterpretation zu groß. So kommt es u.a. zu einem erniedrigten Wert bei Nierenerkrankungen oder auch bei Blutverlust. Eine Erhöhung über den Referenzbereich lässt sich unter anderem feststellen bei Eisenmangel oder auch einer Milzentfernung.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter dazu an:
Kritik am HbA1c Wert
Trotz seiner weiten Verbreitung hat der HbA1c-Wert auch Schwächen. Er gibt zwar einen Durchschnittswert wieder, aber keine Informationen über kurzfristige Blutzuckerschwankungen, Hypoglykämien (Unterzuckerungen) oder Hyperglykämien (Überzuckerungen). Diese Schwankungen können jedoch erhebliche Auswirkungen auf das Wohlbefinden und das Risiko für Komplikationen haben.
Ein Beispiel: Zwei Patienten mit identischem HbA1c-Wert von 6,5 % können völlig unterschiedliche Stoffwechselverläufe haben. Der eine könnte stabile Werte um den Durchschnitt aufweisen, während der andere zwischen extremen Blutzuckerhöhen und -tiefen schwankt. Beide haben jedoch unterschiedliche Risiken für Komplikationen und benötigen eine andere Therapieanpassung.
Je kleiner desto besser gilt nicht immer
Bislang galt der Grundsatz: je kleiner der HbA1c-Wert, desto besser ist dies für die Gesundheit des Getesteten – und desto geringer ist das Risiko einer durch Zucker verursachten Folgeerkrankung. Immer wieder wurde auf die Wichtigkeit hingewiesen, den Blutzuckerspiegel unter dem kritischen Grenzwert von 6,5 Prozent zu halten.
Die Erfassung und Auswertung der Ergebnisse langjähriger Messungen bei einer großen Zahl von Diabetikern scheinen diese Vorgabe zunächst zu bestätigen. Bei der Untersuchung des Diabetes-Risikos kam heraus, dass über die Hälfte der Patienten, die meisten mit Typ-II-Diabetes, einen HbA1c-Wert über 7 Prozent hatten. Werte also, die landläufig als zu hoch angesehen werden, weil sie das Risiko für die bekannten Spätfolgen erhöhen und damit die Gesundheit zumindest auf lange Sicht erheblich beeinträchtigen.
Wie sinnvoll ist der strenge Grenzwert?
Aber wie sinnvoll ist es, in jedem Fall an einem strengen HbA1c-Grenzwert festzuhalten? Diese Frage wird in Fachkreisen intensiv diskutiert. Das hat die deutsche Ärzteschaft veranlasst, ihre Leitlinie zur Behandlung des Diabetes Typ II zu ändern.
Galt bis 2013 die Empfehlung, den HbA1c-Wert unter 6,5 zu senken, so sieht die aktualisierte Fassung einen Wert – je nach Alter des Patienten – zwischen 6,5 und 7,5 vor. Die neuen Vorgaben berücksichtigen die Ergebnisse einiger Studien, wonach strengere Blutzuckerwerte den Patienten wenig nutzen und ihnen sogar schaden können.
Neue Parameter: Kontinuierliche Glukosemessung (CGM) und „Time in Range“ (TiR)
Die technologischen Fortschritte der letzten Jahre haben die Diabetesbehandlung revolutioniert. Mit kontinuierlichen Glukosemesssystemen (CGM) können Patienten ihren Blutzucker in Echtzeit überwachen. Ein besonders nützlicher Parameter, der sich aus diesen Daten ergibt, ist die sogenannte „Time in Range“ (TiR). Diese gibt an, wie viel Prozent der Zeit der Blutzucker innerhalb eines festgelegten Zielbereichs liegt (meist 70–180 mg/dl).
Vorteile von CGM und TiR:
- Präzise Erkennung von Hypo- und Hyperglykämien: Diese bleiben beim HbA1c-Wert unbemerkt.
- Verbesserte Lebensqualität: CGM-Systeme ermöglichen eine personalisierte Therapie und helfen, extreme Blutzuckerschwankungen zu vermeiden.
- Therapieanpassung in Echtzeit: TiR bietet eine unmittelbar greifbare Basis für Optimierungen der Behandlung.
Allerdings ist CGM nicht ohne Herausforderungen. Sensoren messen den Gewebezucker, was bei schnellen Blutzuckeränderungen zu Verzögerungen führen kann. Zudem sind CGM-Systeme teuer und erfordern technisches Know-how.
HbA1c und TiR: Ergänzend statt konkurrierend
Die aktuelle Diskussion zeigt, dass der HbA1c-Wert nicht als alleiniger Parameter ausreicht, um die Stoffwechsellage umfassend zu beurteilen. Er bleibt jedoch ein unverzichtbares Instrument, insbesondere für Langzeitvergleiche und wissenschaftliche Studien. TiR und CGM ergänzen ihn sinnvoll, indem sie detaillierte Einblicke in den Blutzuckerverlauf ermöglichen.
Ein kombiniertes Modell ist der Schlüssel zur optimalen Therapie:
- Der HbA1c-Wert liefert einen robusten Langzeitüberblick.
- CGM und TiR helfen, die Blutzuckerwerte in Echtzeit zu überwachen und Schwankungen zu minimieren.
Die kritische Perspektive: Einfluss der Lebensmittelindustrie auf die Forschung
Eine kritische Betrachtung der Rolle von HbA1c führt auch zur Frage nach der Unabhängigkeit von Studien und Leitlinien. Historisch betrachtet, hat die Zuckerindustrie in den 1960er-Jahren Studien finanziert, um die gesundheitlichen Risiken von Zucker zu verschleiern und Fett als Hauptverursacher von Herz-Kreislauf-Erkrankungen darzustellen. Dies zeigt, wie anfällig die Wissenschaft für wirtschaftliche Interessen sein kann.
Die Manipulation solcher Studien hat möglicherweise dazu beigetragen, dass Parameter wie HbA1c zu stark fokussiert wurden, während andere Faktoren – etwa die Bedeutung kurzfristiger Blutzuckerschwankungen – lange vernachlässigt wurden.
Fazit: Mehr als nur eine Zahl
Der HbA1c-Wert bleibt ein wichtiges Instrument in der Diabetesbehandlung, aber seine Grenzen sind unübersehbar. Neue Technologien wie CGM und TiR eröffnen zusätzliche Perspektiven und ermöglichen eine personalisierte, präzisere Therapie. Gleichzeitig ist es unerlässlich, die Unabhängigkeit und Qualität wissenschaftlicher Forschung zu gewährleisten, um den besten Nutzen für die Patienten sicherzustellen.
Eine erfolgreiche Therapie erfordert ein ausgewogenes Zusammenspiel von Langzeitwerten, Echtzeitdaten und einer kritischen Betrachtung der verfügbaren Erkenntnisse. Nur so kann Diabetes optimal behandelt werden – nicht als abstrakte Zahl, sondern als lebensverändernde Realität für Millionen Betroffene weltweit.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter „Unabhängig. Natürlich. Klare Kante.“ dazu an:
Beitragsbild: pixabay.com – stevepb
Dieser Beitrag wurde 2016 erstmalig erstellt und letztmalig am 9.12.2024 umfassend ergänzt und überarbeitet.