Drücken Sie „Play“, um diesen Inhalt anzuhören
herbstdepression und novemberblues. der sommer ist vorbei, die tage werden kürzer und die natur bereitet sich auf den winterschlaf vor. für die sonnenfreunde ist das kein grund zum jubeln. aber auch der nicht so sonnenfreudige zeitgenosse kann in dieser zeit unter umständen ein paar psychische probleme entwickeln: die saisonal abhängige depression (sad) oder herbstdepression. ich hatte im vorigen jahr darüber etwas ausführlicher berichtet, auch über die mehr als wahrscheinlichen ursachen für dieses phänomen: schluss mit trübsal und düsteren gedanken. ein etwas älterer beitrag zu einer lösung dieses problems: die lichtherapie – anwendung, wirkung und nutzen. soweit also nur wenig neues. neu, oder soll ich besser sagen, ungewöhnlich ist ein beitrag von der bild-zeitung zu diesem thema (bild.de/ratgeber/gesundheit/herbst/wie-bleibt-die-seele-hell-14540642.bild.html). hier kommt ein professor schneider zu wort, der zugleich auch der präsident der deutschen gesellschaft für psychiatrie, psychotherapie und nervenheilkunde (dgppn) ist. in einem interview spricht er ebenfalls die sad an, die er als ein ereignis bezeichnet, das mehrere monate verläuft und mit depressiven stimmungslagen und energiemangel in den herbst- und wintermonaten verbunden ist. dazu gesellt sich dann noch ein erhöhtes schlafbedürfnis und heißhunger auf süßes, so der professor. im frühjahr ist dann alles vorbei. den „herbstblues“ bezeichnet er als eine art abgeschwächte version von sad. hier stehen verstimmungen im vordergrund, weniger depressionen. und eine aufhellung der stimmung ist beim „blues“ auch leichter zu bewerkstelligen als bei einer sad. um dies zu gewährleisten, gibt der professor eine reihe von empfehlungen, denen ich mich weitestgehend anschließen kann. er empfiehlt aktivität im freien, bewegung um stress abzubauen, joggen, walken, tanzen, soziale kontakte und so weiter. dieses paket an möglichkeiten ist dazu geeignet, endorphine zu aktivieren, die neben serotonin auch als „glückshormone“ gelten. der lichttherapie scheint der professor auch eine gewisse bedeutung beizumessen. er hält zwar die lampen für gesunde menschen für nicht zwingend erforderlich. er betrachtet jedoch diese lampen für die „dunkle jahreszeit“ als „ein gutes ergänzendes verfahren neben einer therapie, die mit dem arzt zu besprechen ist.“. er verrät uns aber nicht, was der freundliche doktor dazu empfehlen wird. ich kann mir nur schwer vorstellen, dass der nächste ratschlag des professors von den meisten ärzten geteilt wird. aber es ist nur eine vermutung, keine behauptung. denn der professor empfiehlt johanniskraut „gegen depressive verstimmungen und leichte bis mittelschwere depressionen“, wo es nach seiner meinung „tatsächlich helfen kann“. aber auch hier der hinweis, die einnahme mit dem arzt abzusprechen, was ich durchaus verstehen und befürworten muss. die von ihm geäußerten „erheblichen nebenwirkungen“ dagegen habe ich in keinen publikationen sehen können. was hier zu beachten ist, dass die photosensibilität des anwenders sich erhöht. damit ist ein sonnenbaden in solarien nicht empfehlenswert. es gibt zudem einige interaktionen mit schulmedizinischen präparaten, die es zu beachten gilt. nachdem „erhebliche nebenwirkungen“ für das johanniskraut erfunden wurden, kommt der typische schulmedizinische schwenk auf die eigene schiene. der geneigte leser kennt jetzt das johanniskraut und dass es diese nebenwirkungen erheblicher art mit sich bringt. na dann also doch lieber antidepressiva und andere psychopharmaka, oder? genau! ein dr. lütz gibt dazu bereitwillig auskunft. er erklärt, dass diese medikamente den gestörten hirnstoffwechsel wieder in ordnung bringen und entgegen allen unkenrufen kein abhängigkeitspotential haben. mit diesen pillen werden auch keine patienten ruhig gestellt, erklärt der psycho-doktor. angeblich soll das gegenteil erfolgen. der patient wird aus seinem „inneren tal“ emporgehoben in die luftigen höhen der normalität und fröhlichkeit. nebenwirkungen? kein wort darüber. johanniskraut? schlecht, weil erhebliche nebenwirkungen – psycho-pillen gut, weil nach der einnahme nebenwirkungsfrei alles in rosarotem licht erscheint. so sieht pharmawerbung unter der hand aus! genau so verharmlosend und eingebettet in eine legoland-atmosphäre. bei solch undifferenzierten darstellungen von behandlungskonzepten und begleitenden medikamentösen therapien frage ich mich, für wie dumm der leser gehalten wird. ach ja, ich vergaß … wir haben es hier mit der „bild“ zu tun. oder aber die hier „dozierenden“ mediziner glauben an das, was sie da verzapfen. aber das ist auch nicht besser. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: 123rf.com – sergey nivens. dieser beitrag wurde am 24.4.2020 erstellt.
Drücken Sie „Play“, um diesen Inhalt anzuhören
sommerdepression: ursachen, entstehung und therapie. wenn die trüben tage kommen, das laub sich von den bäumen verabschiedet hat und die sonne sich nur noch in ausnahmefällen zu zeigen wagt, dann ist nicht nur die vitamin-d-versorgung für fast ein halbes jahr unterbrochen. dazu hatte ich auch schon mal in meinem beitrag „böse sonne, gute sonne – neue erkenntnisse zum vitamin d “ berichtet. trübsal und düstere gedanken scheinen sich dann ebenfalls der allgemeinen stimmungslage der natur anzupassen und die winterdepression hält bei uns einzug. der andere grund für eine eher depressive grundstimmung liegt in der verkürzung der tageszeit, also der zeit, in der es hell ist. längere dunkelzeiten bedingen eine höhere produktion von melatonin, das wiederum aus der muttersubstanz serotonin gebildet wird. abfallende konzentrationen des „glückshormons“ sind letztendlich mit eine ursache für depressive verstimmungen. soweit klingt dies alles recht einleuchtend und ist alles andere als eine neue „erkenntnis“. neu dagegen ist die botschaft einer pressemitteilung der kkh-allianz, der viertgrößten deutschen krankenversicherung. denn die krankenversicherung verkündet: „sommerzeit macht depressiver als die winterzeit“. merkwürdigerweise treten sehr tiefe depressionen gerade im frühsommer auf. denn gerade in dieser zeit ist die schwerste komplikation der schwermut zu verzeichnen: der selbstmord. so ist der mai in den meisten jahren der monat, in dem die meisten selbsttötungen zu beklagen sind. das ergab die auswertung von sterberegistern, die 200 jahre zurückreichen. diese alten erkenntnisse sind eindeutig gesichert und durch neuere untersuchungen bestätigt. statistiken aus 20 nationen der oecd zeigen ebenfalls, dass die suizid-zahlen im mai und juni einen signifikanten peak ergeben. offensichtlich hängt dies irgendwie mit der tageslänge und der sonnenscheindauer zusammen. denn auf der südhalbkugel ist es der dezember, in dem selbstmorde am häufigsten sind und der dort den frühsommer markiert. die arbeiten fördern noch andere einfluss-faktoren zutage. besonders deutlich ist der frühsommer-peak bei männern über 65 jahren. in dieser gruppe ist der zeitpunkt des suizids auch mit höheren lufttemperaturen korrelierbar. frauen hingegen werden durch „schönes wetter“ in dieser hinsicht nicht getriggert. alle versuche, dies kausal zu erklären, sind bisher nur in diskussionen versandet. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen praxis-newsletter mit den „5 wundermitteln“ an:. kleine anmerkung: die sache mit den „5 wundermitteln“ ist mit abstand der beliebteste newsletter, den meine patienten gerne lesen…. das argument, moderne lebensumstände wie urlaub oder unerfüllter urlaubswunsch, schul- und studienabschlüsse führen im frühsommer bei vielen menschen zu einer inneren krise, erscheinen hilflose erklärungen. denn die statistiken stammen teils aus zeiten, in denen die sozialen verhältnisse ganz anders waren. naheliegender sind neurophysiologische ansätze. licht und damit die tageslänge perzipiert der körper mit den augen, die den parameter ans gehirn senden. dort erfolgen reaktionen, die das zusammenspiel mehrerer botenstoffe beeinflussen. die anpassung des verhaltens an die jahreszeiten ist biologisch notwendig, scheint aber beim menschen aus dem ruder zu laufen. im zentrum der betrachtung steht auch hier das melatonin. dieses hormon reguliert unsere zirkadiane rhythmik, also die aktivität, viele stoffwechsel-parameter und das schlafverhalten im 24-stündigen wechsel. im gegensatz zur hypothese der winterdepression wird hier angenommen, dass ein melatonin-mangel im frühsommer die schweren depressionen auslöst. die daten zu den suizid-fallzahlen sind dafür ein deutliches indiz. freilich sind die genauen hormonellen mechanismen dazu noch lange nicht geklärt. wahrscheinlich spielen in diesem zusammenhang die botenstoffe serotonin, l-tryptophan und kortisol eine bedeutende rolle. doch einige forscher beharren eher auf psychologischen erklärungen. sie vermuten eine verstärkung depressiver verstimmungen durch schönes wetter, weil menschen mit entsprechender veranlagung dann einen kontrast zwischen innerer haltung und äußeren bedingungen verspüren. bei wolkenverhangenem himmel stimmt die gefühlsmäßige wahrnehmung mit den reizen der außenwelt besser überein. zudem ziehen sich depressive lieber ins schützende heim zurück. dort sind sie dann bei guten wetter sozial isoliert, weil ihre freunde und verwandte sich lieber im freien aufhalten. für depressive menschen ist der sommeranfang also eine kritische zeit. und genau an diesem punkt wird den kranken ein weiterer stein in den weg gelegt: die völlig überflüssige zeitumstellung, die die innere uhr aus dem takt bringt. mit der einführung der sommerzeit hatten die verantwortlichen überhaupt nicht das wohlempfinden und vergnügen der bevölkerung im sinn. es ging hier um vorteile für staat und gesellschaft, die heute bereits tausendfach widerlegt worden sind. und die „sommerzeit“ ist nichts als eine zeitumstellung, die während des sommers und teilen von frühjahr und herbst zu ertragen ist. und was man aufgrund der „sommerzeit“, der zeitumstellung während des sommers, ertragen muss, das macht die pressemitteilung klar. denn die versicherung hatte ihre hauseigene statistik bemüht, um hier unterschiede zur „winterzeit“ zu erkennen. denn mit dem start der „winterzeit“ kommt es zu einen signifikanten anstieg der krankmeldungen von arbeitnehmern und sogar selbstständigen. man könnte hier die winterzeit als mittelbare ursache annehmen. da aber diese krankmeldungen anscheinend bei der zeitumstellung erfolgen, kann die winterzeit noch gar nicht so schnell wirksam geworden sein. denn auch die effekte der sich verändernden lichtverhältnisse, die zur depression führen können, brauchen ihre zeit. es ist vielmehr anzunehmen, dass die umstellung selbst und damit die kleine 1-stunden-verschiebung im schlaf-wach-rhythmus die ursache für diese beobachtung ist. die krankenversicherung spricht hier von einem viertel weniger depressionsbedingten krankmeldungen im winter im vergleich zum sommer beziehungsweise winterzeit versus sommerzeit. eine mögliche erklärung wäre, dass viele menschen deprimiert werden, wenn sie bei schönem, sonnigem wetter arbeiten müssen, anstatt im freibad sonne zu tanken oder in der sonne urlaub zu machen. da meldet man sich lieber krank und tankt sonne als krankgeschriebener auf dem heimischen balkon. das ist jetzt nur eine vermutung beziehungsweise der versuch einer erklärung und erhebt keinen anspruch auf absolute evidenzbasiertheit. denn wer die sonne rund ein halbes jahr jahreszeitlich bedingt vermissen muss, der wird kaum vergnügen an beschäftigungen finden, die ihn oder sie von dem genuss der sonne abhalten. weiter mit den daten der kkh-allianz: denn jetzt kommt eine überraschend lange liste an gesundheitlichen problemen, die in der winterzeit weniger häufig auftreten als während der sommerzeit. migräne zum beispiel ist während der winterzeit zu einem drittel weniger häufig als in der sommerzeit. aus gründen, die nicht erklärt werden und für die ich auch keine erklärung habe (im augenblick jedenfalls), werden erkrankungen im winter schneller kuriert als im sommer. statt 15,5 krankentage im sommer erholen sich die kranken im winter in 13,5 tagen, also 2 tage schneller. auch hier wäre obige erklärung von einem längeren fernbleiben von der arbeit unter sonnigen bedingungen denkbar. rückenschmerzen sind statistisch die häufigste erkrankung, weshalb der arzt eine krankmeldung ausschreibt. aber nur während der sommerzeit sind sie die nummer 1 der krankmeldungen. während der winterzeit sind infektionen der oberen atemwege die nummer 1. gefährliche zeitumstellung von winter- auf sommerzeit. eine meldung, die sich nahtlos an die pressemitteilung der kkh-allianz anschließt, ist ein beitrag von „medizinauskunft“ (zeitumstellung: mehr herzinfarkte ). dieser beitrag ist schon etwas älter, aber dennoch so aktuell wie in der zeit, als er entstand. denn hier werden dak-krankenhaus-daten bemüht, die gezeigt haben, dass gerade die umstellung von der „winterzeit“ auf die „sommerzeit“ mit einer kleinen verzögerung von wenigen tagen die zahl der herzinfarkte um 25 prozent ansteigen lässt. grund hierfür scheinen die künstlich verkürzten nächte zu beginn der zeitumstellung zu sein, auf die sich nicht jeder sofort umstellen kann. ich denke, dass eine steigerung der infarktraten um 25 prozent mehr als ein evidenzbasierter beweis sein sollten, die ursache dafür auszuschalten. jedenfalls sieht es so aus, dass eine abschaffung dieser unseligen zeitumstellung mehr infarkte verhindern kann als statine, betablocker und andere kardiovaskulär wirksame medikamente zusammen. leider ist die abschaffung der zeitumstellung nicht gebührenpflichtig, im gegensatz zu medikamenten, so dass die abschaffung der zeitumstellung keinen finanziellen anreiz zu bieten hat. und eine meldung von 25 prozent weniger infarkten ist auch nur dann von interesse, wenn sie im zusammenhang mit „durchbrüchen“ der schulmedizin stehen, die dann in der medizinischen praxis „versilbert“ werden können. aber eine gesteigerte tendenz zu verstärkten depressionen und kardiovaskulären problemen sind nicht die einzige „unbotmäßigkeit“, die die zeitumstellung uns zumutet. ich hatte bereits mehr dazu geschrieben, zum beispiel:. die negativen wirkungen der sogenannten „sommerzeit“. ja zur abschaffung der zeitumstellung. diabetes und übergewicht durch die sommerzeit? – ein beitrag von dr. hilgers, der zeigt, dass die störung des schlaf-wach-rhythmus das risiko für stoffwechselstörungen erhöht und damit indirekt auch das risiko für diabetes. zu wenig schlaf durch die zeitumstellung? – ein weiterer beitrag von dr. hilgers. hier werden zeitumstellung und schlafstörungen und schlafentzug in beziehung gesetzt mit übergewicht. die zahl der übergewichtigen hat kontinuierlich zugenommen, aber der ottonormalverbraucher schläft heute an werktagen 38 minuten weniger als noch vor 10 jahren. depressionen , angststörungen und andere psychische krankheiten sind auf dem vormarsch. die irritation der inneren uhr hat daran sicherlich auch ihren anteil. 2016 nahmen über 155.000 versicherte eine stationäre rehabilitation aufgrund psychischer beschwerden in anspruch. 2005 waren es nur rund 92.000. das zeigt eine statistik der deutschen rentenversicherung. fazit. das phänomen der sommerdepression kann als gesichert gelten. den tiefsten punkt erreichen die kranken im frühsommer, wenn die uhrumstellung auf die sogenannte „sommerzeit“ zusätzliche beeinträchtigungen hervorruft. erhöhte unfallzahlen und mehr herzinfarkte bringt die unsinnige maßnahme ebenfalls mit sich. nicht nur rebellierende alternative fordern daher eine abschaffung dieser zeitumstellung. jetzt tauchen sogar krankenversicherungen auf, die diese forderungen mit ihren zahlen nur zu deutlich unterstützen. im februar 2018 beauftragte das europäische parlament die eu-kommission mehrheitlich, folgen und nutzen der uhrumstellung neu zu bewerten. ob und wann dies letztlich zur abschaffung der sommerzeit führt, bleibt vorerst offen. da frage ich mich, die politik sich derart schwer tut mit änderungen, die ganz offensichtlich vorgenommen werden sollten. unsere volksvertreter sind doch sonst auch offen gegenüber den argumenten der krankenkassen, wenn es darum geht, zum beispiel homöopathie und alternative heilmethoden vom krankenkassenbetrieb auszuschließen. natürlich haben die krankenkassen ihre ureigenen gründe, gegen die zeitumstellung zu sein: die kosten für mehr erkrankungen, bedingt durch die zeitumstellung, sind für die kassen eine vermeidbare finanzielle belastung. für mich sind sie in erster linie eine vermeidbare gesundheitliche belastung. frage an die juristen unter meinen lesern: ist das nicht schon eine art der körperverletzung, die man sich mit der gesamten bevölkerung erlaubt? übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: 123rf.com – sergey nivens. dieser beitrag wurde letztmalig am 21.03.2018 aktualisiert.
Drücken Sie „Play“, um diesen Inhalt anzuhören
depression und die theorie vom serotoninmangel – sehr fragwürdig. laut aussagen der schulmedizin werden depressionen durch einen mangel an serotonin im gehirn verursacht. um diesen mangel zu beheben kommen dann substanzen zur anwendung, die den abbau von serotonin im synaptischen spalt blockieren. und das bewerkstelligen die sogenannten „selektiven serotonin-wiederaufnahmehemmer“. wenn dann serotonin länger am wirkort verweilen kann, dann gibt es auch keinen grund mehr für eine depression. dies ist die theorie kurz und grob umrissen, auf deren basis die schulmedizin diese substanzen zum einsatz bringt. wie es aussieht ist, diese theorie (aus wissenschaftlicher sicht) nichts als eine hypothese, die noch nicht bewiesen zu sein scheint. dementsprechend viele komplikationen sind für diese substanzgruppe dokumentiert. ich hatte dies im folgendem beitrag näher skizziert: antidepressiva – lebensgefährliche placebos? es ist nicht auszuschließen, dass serotonin hier auch eine rolle spielt. und der starre blick auf das hormon engt des erkennen wichtiger zusammenhänge ein und verliert hoffentlich bald seine berechtigung. dies beschreibe ich im beitrag: schluss mit trübsal und düsteren gedanken. unbewiesene hypothesen werden als erwiesen dargestellt. man kann es kaum als neu bezeichnen, dass die schulmedizin unbewiesene hypothesen als erwiesene theorien und dann später als leitlinien und dogmen betrachtet und handhabt. leuchtende beispiele hierfür sind cholesterin/gesättigte fette und herzerkrankungen, alzheimer wegen der vielen plaques im gehirn, krebs und mutierte zellen etc. dieser dogmatismus, und das ist die negative folgeerscheinung davon, lässt dann auch keine anderen „theorien“ neben sich gelten, wie die halbgötter in weiß auch keinen anderen (halb)-gott neben sich dulden. soweit der „quasi religiöse“ aspekt dieser fragwürdigen veranstaltung. es ist überraschend zu sehen, wie viele nebenwirkungen die serotonin-wiederaufnahmehemmer mit sich bringen und nicht selten sogar einen selbstmord zur folge haben. bedenklich ist es zudem, wie wirkungslos bei vielen patienten diese substanzen zu sein scheinen. das alles sollte evidenzbasiert genug sein, um diese theorie/hypothese vom serotoninmangel zu überdenken. es ist noch überraschender, dass die einwände und fragen diesbezüglich nicht erst neulich formuliert wurden. eine arbeit aus dem jahr 2009 (desipramine modulation of alpha-, gamma-synuclein, and the norepinephrine transporter in an animal model of depression.) ging bereits dieser frage nach. ein beitrag der northwestern university in chicago stellt die frage: „ hyperlink „ wirken antidepressiva bei so vielen patienten nicht.“ er kommt zu dem schluss, dass antidepressiva stresssymptome behandeln, nicht aber die depression. wie es aussieht, beginnt eine depression viel früher als einfach nur mit einer verarmung an serotonin. oder mit anderen worten: der serotoninmangel ist auch hier „nur“ ein symptom, nicht aber die ursache für die störung. aber es soll noch besser kommen! es gibt eine reihe von arbeiten, die gezeigt haben, dass viele mentale störungen mit erhöhten konzentrationen von serotonin in der amygdala assoziiert sind, und nicht mit einem serotoninmangel (serotonin synthesis and reuptake in social anxiety disorder). sogar der mehr schulmedizinisch ausgerichtete „webmd“ widmete einen beitrag dazu auf seiner internetseite (too much ‚feel good‘ brain chemical may trigger social phobia). dies ist sogar sehr wahrscheinlich, da die amygd( ala grundlegende gefühle wie angst und emotionale bewertung von gefahrensituationen verarbeitet. erhöhte konzentrationen an serotonin würden hiermit das angstpotenzial erhöhen. dies wäre eine logische hypothese/erklärung für eine erhöhte bereitschaft für suizide unter einer behandlung mit serotoninhemmern. ein beitrag aus dem jahr 2014 (antidepressants and the placebo effect ) kommt zu dem ergebnis, dass „die serotonin-theorie ähnlich wie eine reihe von theorien in der geschichte der wissenschaft sich als falsch erwiesen hat. anstatt depressionen zu heilen, erhöhen die gängigen antidepressiva die biologische verwundbarkeit des organismus und fördern somit die entwicklung von depressionen auf lange sicht.“. eine neuere studie (adjunctive nutraceuticals for depression: a systematic review and meta-analyses | american journal of psychiatry) stellt ebenfalls die wirksamkeit der antidepressiva infrage. denn diese metaanalyse fand heraus, dass bestimmte nahrungsergänzungen die wirksamkeit einer reihe von antidepressiva verstärkte, inklusive die der serotonin-wiederaufnahmehemmerund trizyklischen antidepressiva. insgesamt untersuchte die arbeit 40 klinische studien und 4 nahrungsergänzungen, fischöl , vitamin d , folsäure und s-adenosylmethionin (sam). ein vergleich zwischen schulmedizinischer medikation und schulmedizinischer medikation plus supplemente zeigte, dass der zusatz der supplemente eine deutliche zunahme der wirksamkeit der therapie ausmachte. die im fischöl enthaltene omega-3-fettsäure epa (eicosapentaensäure) zeigte laut der literatur-sichtung die beste wirkung. studien über kreatin , zink , vitamin c , tryptophan und folsäure zeigten ein unterschiedliches bild. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen praxis-newsletter mit den „5 wundermitteln“ an:. kleine anmerkung: die sache mit den „5 wundermitteln“ ist mit abstand der beliebteste newsletter, den meine patienten gerne lesen…. antidepressiva gegen nahrungsergänzungsmittel. diese beobachtungen legen den schluss nahe, dass die eigentlich wirksamen substanzen die supplemente und nicht die schulmedizinische chemie sein muss. aber einen direkten vergleich zwischen den aufgezählten supplementen alleine auf der einen seite und der kombination mit antidepressiva auf der anderen seite gibt es leider nicht. der verdacht einer evidenzbasierten wirkungslosigkeit der antidepressiva wird verstärkt durch die tatsache, dass die wirkung dieser substanzen kaum das niveau von placebo überschreiten und bei einer reihe von patienten die depression derartig verschlimmern, dass sie suizidgefährdet werden. von daher gleicht die behandlung von depressionen mit schulmedizinischer chemie einem russischen roulette, bei dem mehr als nur eine kammer mit einer scharfen patrone gefüllt ist. es gibt hinweise, dass vitamin d und omega-3-fettsäuren alleine in der lage sind, die mentale gesundheit zu verbessern. der grund hierfür könnte sein, dass diese substanzen in der lage sind, entzündungsprozesse und oxidativen stress zu unterbinden. dies vollzieht sich nicht nur im gehirn, sondern auch im gastrointestinaltrakt. dies ist insofern von bedeutung, da depressionen oft hand in hand gehen mit chronischen entzündungsprozessen im gastrointestinaltrakt , autoimmunerkrankungen wie psoriasis, kardiovaskulären erkrankungen , neurodegenerativen störungen, typ-2-diabetes und krebs. und wie es aussieht, sind gerade die chronischen, subakuten entzündungsprozesse signifikant an der entstehung dieser störungen beteiligt. die autoren dieser arbeit (supplements that are beneficial with depression and mental health (link existiert nicht mehr) kommen zu dem schluss, dass depressionen eine neuropsychiatrische manifestation von chronischen entzündungsprozessen sind, bei der die primäre ursache der entzündung eine fehlfunktion der darm-hirn-achse ist. die gleiche arbeit spricht auch von einer steigenden zahl von klinischen studien, die gezeigt haben, dass die behandlung von gastrointestinalen entzündungsprozessen mit probiotika, den vitaminen b und d und omega-3-fettsäuren die entzündungsfördernden stimuli an das gehirn herabsetzen und damit das risiko für depressionen gleichfalls reduzieren. der mangel und seine folgen. ich hatte bereits an anderer stelle über mangelerscheinungen in unserer ernährung gesprochen. viele lebenswichtige nährstoffe sind über die jahre in unserer nahrung dezimiert worden oder ganz verschwunden. dies trifft vor allem für industriell gefertigte nahrungsmittel zu. sie können dies hier nachlesen: vitalstoffverlust in obst und gemüse – die achterbahnfahrt der ernährungswissenschaft. unsere konventionelle ernährung ist gekennzeichnet durch ein übermaß an omega-6-fettsäuren bei einem gleichzeitigen mangel an omega-3-fettsäuren. omega-6-fettsäuren haben einen entzündungsfördernden charakter. gibt es einen mangel bei seinem gegenspieler, den omega-3-fettsäuren, steigt das risiko für chronische entzündungsprozesse und damit für die entsprechenden folgeerkrankungen in späteren jahren. eine metaanalyse aus dem jahr 2011 (meta-analysis of the effects of eicosapentaenoic acid (epa) in clinical trials in depression.) zeigte, dass omega-3-fettsäuren in einer dosierung von 200 – 2200 mg epa einen positiven effekt bei depressionen zeigten. eine etwas ältere arbeit aus dem jahr 1999 (supplements that are beneficial with depression and mental health) zeigte einen positiven effekt von omega-3-fettsäuren bei schizophrenie, psychosen und bipolaren störungen. vitamin d ist ein bekanntes vitamin, für welches es mehr als genug hinweise gibt, dass die mehrzahl der menschen in europa/deutschland einen zu niedrigen vitamin-d-spiegel aufweisen. die offizielle gesundheitspolitik und schulmedizin haben hier sofort reagiert und abhilfe geschaffen, indem man die grenzwerte so niedrig angesetzt hat, dass über diese festlegung ein vitamin-d-mangel nicht mehr existiert. heute gelten 20 nanogramm/milliliter vitamin d in seiner speicherform (calcidiol) für die schulmedizin und ernährungswissenschaft (dge) als vollkommen ausreichend. die „times“ wusste im jahr 2014 von einer studie zu berichten, derzufolge menschen mit einem vitamin-d-spiegel von 20 nanogramm/milliliter und weniger ein 85-prozentig höheres risiko für depressionen aufweisen als menschen mit einem spiegel von 30 und mehr. bei derartig geringen grenzwert-mengen ist es verwunderlich, dass das gehirn den „luxus“ einer relativ hohen dichte an vitamin-d-rezeptoren aufweist, besonders bei föten. über die aktivierung dieser rezeptoren wird das wachstum der nervenzellen im gehirn vermittelt. die wissenschaftler vermuten heute, dass optimale vitamin-d-spiegel (weit über dem offiziellen grenzwert) die menge an wichtigen biochemischen substanzen im gehirn erhöht und somit die zellen im gehirn vor einem vorzeitigen untergang schützt, indem die effektivität der gliazellen bei ihren reparaturarbeiten erhöht wird. in bezug auf depression vermuten die wissenschaftler, dass vitamin d im gehirn die serotoninspiegel normalisieren kann und dadurch ein antidepressiver effekt eintritt. inzwischen sind sogar teile der schulmedizin so weit, hier einen zusammenhang zu attestieren: effects of vitamin d supplementation on symptoms of depression in overweight and obese subjects: randomized double blind trial. diese randomisierte, doppelblinde, placebokontrollierte klinische studie aus dem jahr 2008 kam zu einem bemerkenswerten ergebnis: „es scheint eine beziehung zu geben zwischen dem serumspiegel von calcidiol und den symptomen einer depression. die supplementierung mit hohen dosen von vitamin d schien diese symptome zu mildern, was auf einen möglichen kausalen zusammenhang hinweist.“ die teilnehmer dieser studie wurden über ein jahr lang mit 20.000 oder 40.000 einheiten vitamin d pro woche therapiert und dann mit einer placebogruppe verglichen. haben depressionen einen biologischen „sinn“? wie konnte die menschheit bis heute überleben, wenn die kleinsten infekte depressionen verursachen? diese provokante frage von kritikern der entzündungs-hypothese kann der psychiater edward bullmore mit gleich zwei argumenten beantworten. das gefährliche leben der höhlenmenschen erforderte den rückzug eines infizierten oder verletzten individuums, das dann besser genesen konnte. die räumliche absonderung von der sozialen gemeinschaft verringerte das risiko einer ansteckung von clan-mitgliedern. diese verhaltensweisen sind typisch für depressive und könnte letztlich zum gedeihen von homo sapiens und wohl auch anderer sozialer säuger beigetragen haben. das erklärt auch die genetischen faktoren, die bei depressionen ebenfalls eine rolle spielen. demnach ist es nicht der serotonin-spiegel, der durch eine erbliche veranlagung entgleist. es sind vielmehr die genetischen besonderheiten jedes individuellen immunsystems, das darüber entscheidet, wie viel und welche entzündungs-mediatoren ausgeschüttet werden. zytokine und andere „immun-hormone“ lösen dann im gehirn bei einem menschen mehr, beim anderen weniger depressive verstimmungen aus. die immunpsychiatrie hat sozialen stress im blick. dr. edward bullmore ist ein vertreter des noch recht unbekannten fachgebietes der immunpsychiatrie. ziel der forschungsrichtung ist die klärung der frage, inwieweit die körpereigene abwehr psychische prozesse beeinflusst. nach den bisherigen ergebnissen dieser bemühungen ist es aber weniger die entzündungsfördernde ernährung, sondern sozialer stress, der depressionen auslöst. mitmenschliche konflikte können das immunsystem in den alarmzustand versetzen wie es körperliche verletzungen auch tun. bei manchen menschen können traumata aus der kindheit auch im späteren leben noch die entzündungswerte in die höhe treiben. es scheint fast so, als hätte das immunsystem bei den betroffenen patienten ein gedächtnis, das solche reaktionen hervorruft. diagnostisch kann das nur durch blutuntersuchungen belegt werden und nicht durch psychologische tests. gegenmaßnahmen sind entzündungshemmende medikamente, stimulierung des nervus vagus sowie sport, entspannungsübungen, aber eben auch ein verändertes ernährungsverhalten. fazit. depressionen können nicht alleine mit einem gestörten serotoninstoffwechsel erklärt werden. die entstehungsgeschichte einer depression ist viel komplexer, als es viele schulmediziner vermuten. viele faktoren scheinen hier ineinander zu greifen wie das zusammenspiel von chronischen entzündungen und vitalstoffmangel zeigt. doch der schulmedizin fällt nichts besseres ein, als die symptome zu bekämpfen. basis dafür ist wieder einmal eine mehr als fragwürdige theorie, die momentan nichts anderes als eine unbewiesene hypothese ist: die rolle des serotonins als ursache für depressionen. infekte, autoimmunerkrankungen, fade ernährung, leistungsdruck, persönliche probleme, stress in allen lebensbereichen etc. sind potente kandidaten, wenn es um die ausbildung von depressionen geht. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: 123rf.com – sergey-nivens. dieser beitrag wurde letztmalig am 23.12.2020 aktualisiert.
Drücken Sie „Play“, um diesen Inhalt anzuhören
depressionen: ursachen, entstehung und therapie. die depression ist eine psychische erkrankung, die zunehmend an bedeutung gewinnt. warum mehr und mehr menschen an dieser störung der stimmungslage leiden, ist bisher noch nicht abschließend geklärt. die depression ist eine affektive störung (störung der gemütsverfassung, von affectus, lat.: gemütsverfassung). affektive störungen können sich in zwei entgegengesetzte richtungen entwickeln, entweder zur manie (manie, gr.: wahnsinn, sucht) oder zur depression (deprimere, lat.: niederdrücken, herabziehen). es gibt monopolare und bipolare störungen. bei den monopolaren störungen schlägt die stimmung nur in eine der beiden oben genannten richtungen aus, wohingegen es bei der bipolaren störung es zu einem wechsel zwischen depressiven und manischen phasen kommt. die wahrscheinlichkeit, dass man in seinem leben an einer affektiven störung erkrankt, beträgt 20 % – 25 %. die störung beginnt in der regel zwischen dem 30. und dem 45. lebensjahr. frauen sind etwa doppelt so häufig betroffen, wobei berücksichtigt werden muss, dass es bei männern eine höhere dunkelziffer gibt. ursachen der depression. einer depression ist in den meisten fällen ein mulitfaktorielles geschehen. folgende faktoren werden in der medizin als „ursache“ diskutiert:. störung der neurotransmission die meisten patienten mit einer depression weisen einen mangel an den hormonen serotonin und noradrenalin auf. diese hormone sind maßgeblich für unser glücksgefühl und unser wohlbefinden.dass ein serotoninmangel maßgeblich an der entstehung von depressionen beteiligt ist, wurde allerdings nie wirklich bewiesen. professor scott thompson von der university of maryland school of medicine sieht diese annahme sogar als widerlegt an. stattdessen sollen depressionen mit der aktivität der gehirnzellen zu tun haben. diese ist bei depressiven menschen verlangsamt und wirkt sich auf erinnerungsfähigkeit, entscheidungsfähigkeit und konzentrationsfähigkeit aus. da serotonin die kommunikation zwischen gehirnzellen verbessern kann, stürzten sich die forscher auf dieses hormon als verursacher der depressionen. daraus entstand ein lukratives geschäft der pharmaindustrie, die medikamenten gegen serotoninmangel entwickelten, obwohl diese annahme nicht bestätigt war. stattdessen, so thompson, wäre es wichtiger, direkt an einer verbesserten kommunikation zwischen den gehirnzellen zu forschen. genetische faktoren durch forschungen an zwillingspaaren wurde ein eindeutiger zusammenhang zwischen der entstehung von depressionen und einer genetischen veranlagung ermittelt. die wahrscheinlichkeit an einer depression zu erkranken, ist erhöht, wenn in der familienanamnese depressive erkrankungen vorkommen. womöglich können gene für die steuerung des immunsystems dabei eine hauptrolle spielen. die art und weise sowie die heftigkeit der immun-antwort auf erreger und stress bestimmt dabei über die folgen für den gehirnstoffwechsel. kritische lebensereignisse oft werden depressionen durch belastende lebensereignisse (verlust einer wichtigen bezugsperson o.ä.) ausgelöst. oft sind es kindheits-traumata, die im verlauf des weiteren lebens noch nachwirken. dazu gehört auch die reaktion des immunsystems, das durch die stressauslösenden erlebnisse geprägt ist. entzündungen das immunsystem reagiert auf eine vielzahl von einflüssen mit der ausschüttung von entzündungs-mediatoren, die auch auf den gehirnstoffwechsel wirken. deshalb können alle auslöser von entzündungen auch depressionen verursachen. dazu zählen nicht nur infektionen, sondern auch sozialer stress und die ernährung. chronobiologische faktoren die bekannteste form eines chronobiologischen faktors ist die sogenannte „herbstdepression“. bei einem geringen teil der erkrankten entsteht die depression durch eine störung der biologischen rhythmen und lässt sich mit einer lichttherapie gut behandeln. auch die störung der wach-schlaf-rhythmen kann hier die erkrankung auslösen. körperliche erkrankung oder einnahme von medikamenten es gibt erkrankungen, die eine depression auslösen können. hierzu zählen unter anderen die m. parkinson erkrankung , schilddrüsenerkrankungen oder hirnorganische erkrankungen. auch können bestimmte medikamente (beispielsweise kortison, beta-blocker, l-dopa oder die antibabypille) die entwicklung einer depression begünstigen. sogar antidepressiva können selbstmordgedanken hervorrufen und damit eine vorhandene depression verstärken. hier spricht man dann von einer organisch bedingten affektiven störung. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen praxis-newsletter mit den „5 wundermitteln“ an:. kleine anmerkung: die sache mit den „5 wundermitteln“ ist mit abstand der beliebteste newsletter, den meine patienten gerne lesen…. symptome. die symptome einer depression sind vor allem negative gemütsstimmungen (antriebslosigkeit , bewegungsarmut, emotionale unbeteiligung, sinn- und hoffnungslosigkeit) und schlafstörungen. patienten beschreiben sich selbst häufig als „ausgebrannt“ oder „innerlich wie versteinert“, können nicht ein- oder durchschlafen oder wachen morgens sehr früh auf. schlaf wird als nicht mehr erholsam empfunden. auch eine ängstliche grundstimmung, die oft durch existenzielle angst ausgelöst wird, kann ein symptom einer depression sein. bei einem an depressionen erkrankten patienten finden sich häufig störungen der vitalfunktionen wie müdigkeit , appetitlosigkeit , libidoverlust und atemschwierigkeiten. die patienten neigen auch zu formalen denkstörungen. das jedoch schwerwiegendste symptom einer depression ist die neigung zu suizidgedanken. bis zu 15 % der erkrankten sterben an suizid. nicht zu verwechseln ist eine depression mit dem fatigue-syndrom oder dem burn-out. das fatigue-syndrom beschreibt einen körperlichen und psychischen erschöpfungszustand, der sich meist als folge einer schwerwiegenden erkrankung (krebsleiden , ms (multiple sklerose ), aids, schweren chronischen herzerkrankungen , lungenerkrankungen oder ähnlichem) entwickelt. der burn-out ist auch ein akuter erschöpfungszustand , ein gefühl des „ausgebranntseins“. der wesentliche unterschied zwischen einem patienten mit einer depression und einem patienten mit einem burn-out oder fatigue syndrom ist, dass es bei letztgenannten fast nie zu der typisch depressiven denkverzerrungen, den selbstmordgedanken und appetitminderungen kommt. patienten mit einem erschöpfungssyndrom befinden sich in einem dauernden frustrationszustand und geben meist einer äußeren ursache die schuld an ihrer lage. diagnoseverfahren. um die depression von anderen psychischen erkrankungen oder erschöpfungszuständen abzugrenzen, muss ein intensives gespräch mit den patienten erfolgen. zwar ergibt sich die diagnostik aus der symptomatik, aber es müssen somatische (körperliche, organisch) ursachen für die symptome ausgeschlossen werden. aufschluss über die ursachen können blutuntersuchungen bringen, bei denen die entzündungs-werte bestimmt werde. um den schweregrad der depressiven erkrankung zu ermitteln, werden der bdi (becks depression inventory) oder der hamd (hamilton depression scale) genutzt. der bdi nutzt die selbsteinschätzung des patienten, um durch einen multiple-choice-test den schweregrad der depression zu ermitteln. beim hamd hingegen werden dem patienten durch den therapeuten fragen gestellt (fremdbeurteilungsskala). beide verfahren weisen bei der feststellung der schweregrade der erkrankung seit einigen jahren gute ergebnisse auf, mit denen die weitere behandlung geplant und durchgeführt werden kann. einen relativen einfachen test zur selbsteinschätzung finden sie in folgender grafik. zum vergrößern der grafik einfach auf das bild klicken. abb.1: entscheidungshilfe zum test auf depression. zum vergrößern der grafik bitte auf das bild klicken. therapie. bei einem hohen schweregrad einer depressiven erkrankung ist wegen der suizidgefahr oft eine stationäre, bei sehr schweren fällen sogar eine geschlossene unterbringung in einer therapieeinrichtung nötig. medikamentös werden depressionen seitens der schulmedizin sehr häufig mit antidepressiva behandelt. diese medikamente greifen in den neurotransmitterspiegel im synaptischen spalt ein. ob dies im endergebnis für den patienten positiv ist, wird von einigen forschern inzwischen bezweifelt. die methodischen probleme der wirksamkeits-studien über antidepressiva stehen nach meinung der kritiker einer sachgerechten beurteilung entgegen. arbeiten, in denen eine bereinigung dieser fehlerquellen vorgenommen wurde, sprechen für eine nur sehr geringe wirkung der antidepressiva. gefahr bei der gabe von antidepressiva kann eine steigerung der suizidgefahr in den ersten tagen der einnahme sein. neueren studien zufolge kann sich dieser zustand auch auf die dauer der einnahme ausdehnen. besonders bei jugendlichen patienten kann es daneben zu gewaltausbrüchen kommen. zudem besteht die gefahr einer stofflichen abhängigkeit von den pharmaka, die dann lediglich die entzugserscheinungen bekämpfen und dann keinen netto-effekt mehr haben. eine weitere medikationsmöglichkeit bieten lithium und antiepileptika. so soll das auftreten weiterer krankheitsschübe unterbunden werden. diese phasenprophylaktika müssen über einen längeren zeitraum eingenommen werden. bei einem besonders schweren krankheitsverlauf, der mit starken wahnsymptomen einhergeht, werden unter ärztlicher aufsicht auch neuroleptika eingesetzt. da die medikamentöse behandlung zwar die symptome der depression, nicht aber deren ursache heilen kann, reicht sie nicht aus, die krankheit zu besiegen. erkrankte sollten sich auch psychotherapeutische hilfe suchen. hier haben sich die verhaltenstherapie, die kognitive therapie und die psychoanalyse bewährt. grundsätzlich muss bei jeder dieser therapieformen primär die suizidalität bearbeitet werden. denn nur so kann abgeschätzt werden, in welchem ausmaß eine gefährdung des patienten besteht und welche gegenmaßnahmen ergriffen werden müssen. neben den genannten, meist auf gesprächen basierenden therapieformen, haben sich auch die folgenden maßnahmen als erfolgversprechend gezeigt:. die schlafentzugstherapie: bis zu 60 % der patienten geht es nach einer schlafentzugstherapie stimmungsmäßig besser. leider sind die effekte nur von kurzer dauer. als effektiver hat sich der partielle schlafentzug in den morgenstunden erwiesen. auch eine schlafvorverlagerung hat sich in klinischen versuchen bewährt. der schlafbeginn wird hierbei zunächst in die frühen abendstunden vorverlegt und wird im therapieverlauf immer weiter nach hinten verschoben, bis wieder normale zeiten erreicht sind. elektrokonvulsionstherapie: hier wird durch eine elektrostimulation ein künstlicher krampfanfall ausgelöst. in deutschland wird diese therapieform jedoch nur sehr selten eingesetzt. tagesstrukturierung: depressive patienten sollten einen durchstrukturierten tagesablauf haben. dadurch kommen ihnen die tage nicht zu lang vor und aktivierende, nicht überfordernde aufgaben können sich positiv auf die stimmung auswirken. die neuen erkenntnisse über den einfluss von entzündungen hat diätetische aspekte in den vordergrund gerückt. die besten ergebnisse bringt bei depressionen eine antiinflammatorsiche kost wie die mediterrane ernährung. dann stehen viel obst und gemüse, olivenöl, fisch und vollkorngetreide auf dem speiseplan. eine depression hat, bei frühzeitigen erkennen und therapiebeginn eine sehr gute chance, vollständig behandelt zu werden. wichtig ist, dass der patient sich seine erkrankung eingesteht und aktiv an deren bearbeitung mitwirkt. lesen sie auch: sommerdepression – fasten gegen depression – kohlenhydratarme ernährung fordert depression. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: 123rf.com – sergey nivens. dieser beitrag wurde letztmalig am 27.12.2020 aktualisiert.
Drücken Sie „Play“, um diesen Inhalt anzuhören
psychische erkrankungen: ursachen, entstehung und therapie. seit dem burnout des skispringers sven hannawald und dem tod des fußballspielers robert enke sind psychische erkrankungen ins öffentliche bewusstsein gedrungen. in diesem beitrag versuche ich einen überblick über die verschiedenen psychischen störungen zu geben, sowie eine abgrenzung. durch die neu geweckte offenheit werden heute deutlich mehr psychische erkrankungen diagnostiziert und behandelt als noch vor ein paar jahren. dennoch ist die dunkelziffer nach wie vor groß. nach seriösen schätzungen leiden mehr als ein viertel der deutschen mindestens einmal in ihrem leben an einer psychischen störung. die am weitesten verbreitete psychische erkrankung ist die depression. sie äußert sich nicht nur in niedergeschlagenheit und lebensüberdruss bis hin zu selbstmordgedanken, sondern häufig auch in einer starken antriebslosigkeit, so dass manchmal selbst kleinste alltagstätigkeiten nicht mehr erledigt werden können. begleitet werden depressionen sehr oft von schlafstörungen und essstörungen. die ursachen für eine depression sind sehr vielfältig. neben negativen erlebnissen in der kindheit und jugend können beispielsweise auch eine akute überlastungssituation, chronischer stress oder ein ungleichgewicht im hirnstoffwechsel den krankheitsausbruch auslösen. die heute eingesetzten antidepressiva sind größtenteils darauf ausgerichtet, einem serotonin-mangel entgegenzuwirken. allerdings ist nicht ganz unumstritten, ob eine depression in allen fällen mit einem zuwenig dieses so genannten glückshormons verbunden ist. neuere forschungen haben einen zusammenhang zwischen entzündungen und depressionen festgestellt. die genauen beziehungen müssen allerdings noch genauer untersucht werden ( ). selbst eine genetische ursache wird heute nicht mehr ausgeschlossen. fest steht aber schon seit längerem, dass sich depressionen nicht allein auf die psyche beschränken. sie gelten – ohne dass die genaue verknüpfung bekannt ist – als auslöser beispielsweise für herzinfarkte , diabetes mellitus und arteriosklerose. durch die medienberichterstattung ist das burnout-syndrom eine der bekanntesten psychischen erkrankungen. diese krankheit zeichnet sich besonders dadurch aus, dass sich die betroffenen leer, emotional ausgelaugt und körperlich ausgebrannt fühlen. betroffen sind davon meist menschen, die sich besonders in ihrem beruf engagieren. meist führt jahrelanger stress verbunden mit geringer anerkennung der eigenen leistung zu einem burnout-syndrom. deshalb erkranken auch überdurchschnittlich häufig lehrer, ärzte und in anderen sozialen berufen tätige daran. es kann aber grundsätzlich jeder davon betroffen sein. auch das gegenteil von übergroßem stress, nämlich ständige unterforderung und langeweile, kann krank machen. diese boreout-syndrom genannte erkrankung ähnelt in den symptomen stark dem burnout. sehr weit verbreitet sind auch angststörungen und zwangsstörungen, bei denen die betroffenen auf an sich harmlose dinge mit panik bzw. dem drang, bestimmte handlungen zu wiederholen, reagieren. die ursachen für diese art der erkrankung sind noch weitgehend unbekannt. eine häufig missverstandene psychische erkrankung ist die schizophrenie. dabei kommt es entgegen der volksmeinung nicht zu einer persönlichkeitsspaltung. die betroffenen verlieren nach und nach innerlich wie äußerlich den kontakt zur realität. dies kann bis zur lähmungsähnlichen bewegungslosigkeit gehen. ähnlich wie bei der depression spielen bei der entstehung mehrere faktoren eine rolle. es deutet aber darauf hin, dass die genetische vorbelastung einen großen anteil daran hat. die wahrnehmung von sich selbst als unterschiedliche personen wird multiple persönlichkeitsstörung genannt. diese diagnose ist aber in der medizin sehr umstritten, zumal sie meist in kombination mit anderen symptomfeldern auftritt. als auslöser für die abspaltung einzelner persönlichkeitsteile gelten traumata in der kindheit und jugend, wie sie z.b. bei sexuellem missbrauch auftreten. ebenfalls zu den psychischen erkrankungen zählen die verschiedenen essstörungen. neben der bekannten magersucht sind dies vor allem die bulimie und das sogenannte binge eating. bei letzterem kommt es bei ansonsten normalem essverhalten immer wieder zu unkontrollierbaren essanfällen. da dabei häufig sehr kalorienhaltige lebensmittel verzehrt werden, macht sich diese erkrankung in einer deutlichen gewichtszunahme bemerkbar. auch bei der bulimie kommt es zu diesen phasen des übermäßigen verzehrs. allerdings führen die daran erkrankten danach künstlich erbrechen herbei, so dass das gewicht meist unauffällig ist. wie bei der magersucht liegen die ursachen der bulimie in einer gestörten selbstwahrnehmung. die gründe für das erst relativ spät beschriebene binge-eating-syndrom sind noch weitgehend unbekannt. die im allgemeinen am schwierigsten zu behandelnde psychische störung ist das borderline-syndrom. für dieses sind eine große emotionale instabilität, starke stimmungsschwankungen und häufig wechselnde beziehungen typisch. auch selbstverletzungen und andere selbstgefährdende handlungen sind klassische symptome einer borderline-störung. je nach ausprägung sind die grenzen zur depression bzw. zur schizophrenie fließend. bei dem hintergrund dieser erkrankung handelt es sich meist um massive traumata durch sexuellen missbrauch oder körperliche gewalt im kindesalter. übrigens: wenn sie solche informationen interessieren, dann fordern sie unbedingt meinen kostenlosen praxis-newsletter „unabhängig. natürlich. klare kante.“ dazu an:. beitragsbild: 123rf.com – sergey nivens. dieser beitrag wurde letztmalig am 19.07.2012 aktualisiert.
Inhalt lesen
audio content is empty.


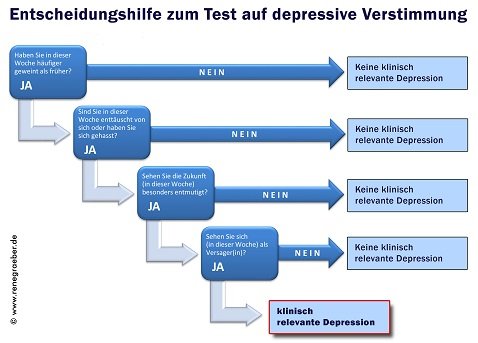 Abb.1: Entscheidungshilfe zum Test auf Depression. Zum Vergrößern der Grafik bitte auf das Bild klicken.
Abb.1: Entscheidungshilfe zum Test auf Depression. Zum Vergrößern der Grafik bitte auf das Bild klicken.