Tuberkulose: Erkennung, Diagnose und Therapie
Die Tuberkulose (Tbc) ist eine durch Mykobakterien ausgelöste Infektionskrankheit vornehmlich der Lunge (85 Prozent). Nahezu ein Drittel der Weltbevölkerung trägt den Erreger in sich, der bei ca. zwei bis drei Millionen Betroffenen jährlich zum Tode führt.
In der Bundesrepublik ist die Anzahl der Neuinfektionen (unter anderem bedingt durch die gute medizinische Versorgung) rückläufig.
Aktuell liegt die Inzidenz bei ca. 8 : 100.000 Menschen. Dabei zeigt sich ein vermehrtes Vorkommen in ärmeren Regionen und Einrichtungen mit hoher Menschendichte bei gleichzeitig verminderten Lebensstandards (u.a. Asylbewerberheim, Obdachlosenheim, Gefängnis).
Das Bakterium befällt v.a. prädisponierte Menschen mit speziellen Lebenseigenschaften oder Erkrankungen. Hierzu zählen HIV-Infektion, Alkoholismus (und Leberzirrhose), sozial benachteiligte Menschen (und Obdachlosigkeit), Säuglinge und ein Lebensalter oberhalb 65 Jahren, Unterernährung, Diabetes mellitus (Zuckerkrankheit), Silikose, Immunsuppression sowie Menschen aus Hoch-Prävalenz-Ländern (Afrika, Asien, Südamerika).
Die Tuberkulose wird durch verschiedene Mykobakterien verursacht. Haupterreger ist das Mycobacterium tuberculosis. Daneben finden sich auch die selteneren Formen Mycobacterium bovis (ca. 0,1 Prozent) und africanum (1 Prozent).
Die Übertragung erfolgt hauptsächlich über eine Tröpfcheninfektion (Speichelauswurf beim Sprechen, Niesen oder Husten). Sehr selten findet sich der Erreger auch in kontaminierter Milch erkrankter Kühe oder wird durch Schmierinfektion aus Hautläsionen übertragen (= Hauttuberkulose). Es werden die Primärtuberkulose (Erstinfektion) sowie die Postprimärtuberkulose (isolierte Organtuberkulose nach überstandener Erkrankung) differenziert.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter „Unabhängig. Natürlich. Klare Kante.“ dazu an:
Für eine Ausbreitung der Tuberkulose verantwortlich ist allein die offene Form, die nach dem Infektionsschutzgesetzt meldepflichtig ist. Erkrankte müssen isoliert werden. Ihr Sputum ist hochinfektiös, überlebt noch Stunden nach dem Auswurf im freien Raum und führt im Mittel bei Kontakt mit 100 Personen bei zehn von ihnen zu einer Infektion, die anschließend bei zehn Prozent tatsächlich zum Ausbruch kommt.
Meist befällt der Erreger die Lunge. In seltenen Fällen kann es über die Blutbahn zu einer Ausweitung kommen, so dass sich auch Schäden und Symptome im Bereich der Knochen, Harnwege, Haut, Hirnhäute und weiteren Organen zeigen. Eine Ausscheidung des Erregers auch über den Urin ist dabei nicht selten.
Die Inkubationszeit beträgt rund sechs (bis zu 12) Wochen. Danach zeigen sich kleine knötchenförmige Entzündungsherde im Lungenbereich (Primärherde), die in über 90 Prozent aller Infektionen einziges Anzeichen der Tuberkulose bleiben. Durch ein gesundes Abwehrsystem werden diese Primärkomplexe abgekapselt, verbleiben aber lebenslang im Organismus und können auch nach Jahrzehnten zum Ausbruch der Erkrankung führen (Postprimärtuberkulose).
Bedingt durch den unterschiedlichen Verlauf zeigen sich verschiedene klinische Bilder. Meist ist ein unspezifischer Husten das einzige Symptom. Zusätzlich können auch Fieber, Nachtschweiß, Luftnot, Brustschmerz, allgemeines Krankheitsgefühl, Müdigkeit oder Gewichtsverlust hinzukommen, die aber alle keine eindeutigen Zeichen sind. Der zugehörige Lymphknoten kann geschwollen sein. Durch Husten oder vermehrtes Räuspern kommt es zum Auswurf, der im Verlauf durch auch Blutauflagen aufweisen kann.
Die Organtuberkulose entwickelt sich aus nicht verheilten Organherden, die über den Blutweg transportiert wurden. Die Entwicklung ist meist schleichend über Jahre und führt letztendlich zu einer Verflüssigung dieser Herde, wodurch Höhlen (Kavernen) in der betroffenen Region entstehen.
Diese Höhlen können sich ausweiten und Verbindungen zueinander schaffen, wodurch weitere Organe und Gefäße in Mitleidenschaft gezogen werden. Häufig zeigt sich die Postprimärtuberkulose in fortgeschrittenem Alter, wenn Immunabwehr und allgemeine Leistungsstärke des Körpers nachlassen.
Der Verlauf einer Tuberkulose birgt besondere Risiken, die sich vermehrt bei immungeschwächten Menschen zeigen. Hier kann es über die Ausbreitung im Organismus zu einer lebensbedrohlichen Meningitis (Hirnhautentzündung) kommen. Auch die rasche Ausbreitung (Landouzy-Sepsis) innerhalb von zwei bis drei Tagen in mehrere Organe gilt als besonders gefährlich und endet häufig tödlich.
Die Pleuritis exsudativa tuberculosa zeigt sich in Form von atemabhängigen Beschwerden. Hierbei ist das Rippenfell durch eine Flüssigkeitsansammlung in der Lunge entzündet.
Die Diagnose der Tuberkulose gestaltet sich durch die häufige Symptomarmut als schwierig. Besonders bei rauchenden Menschen wird oft fälschlicherweise ein Raucherhusten vermutet.
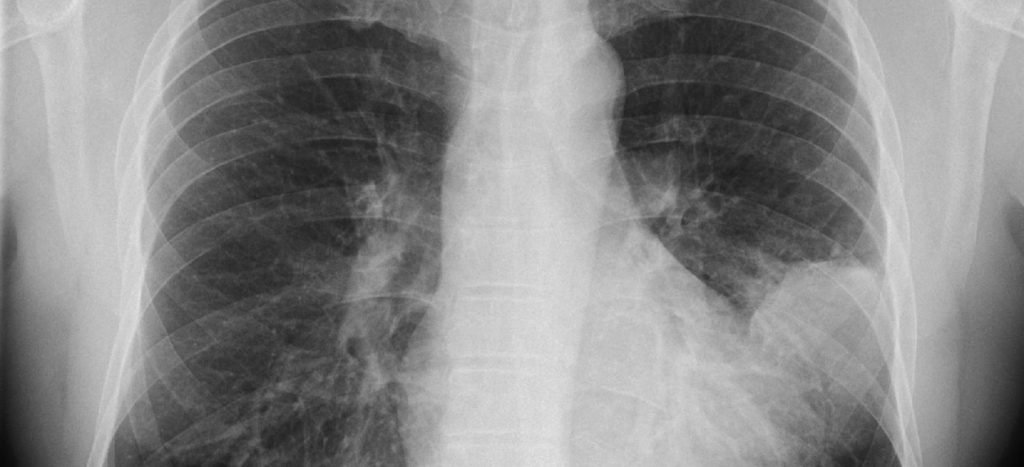
Das Röntgenbild zeigt ein verändertes Lungengewebe, Aufschluss über die vorliegende Erkrankung bringt jedoch allein die laborchemische Auswertung. Der Erreger kann u.a. im Auswurf oder im Urin differenziert werden. Durch geeignete Färbemethoden sowie eine Anzucht auf Nährboden zeigt sich das Bakterium im Mikroskop und in der Kultur.
Der Tuberkulin-Test (nach Mendel-Matoux) zeigt innerhalb der nächsten 24 bis 72 Stunden bei vorliegender Erkrankung kleine, gerötete Schwellungen im Bereich der Einstiche (diese zeigen sich auch, wenn man mit dem Erreger in Kontakt gekommen ist, ohne dass die Krankheit zum Ausbruch gekommen ist, wodurch der Test keine gesicherte Auswertung liefert).
Jede aktive Tuberkulose muss behandelt werden. Die offene (infektiöse) Form führt zur stationären Isolation. Schulmedizinische Mittel der Wahl sind fast immer Antibiotika, u.a. werden Kombipräparate (Breitbandantibiotikum) oder im Verlauf unterschiedliche Antibiotika genutzt, um Resistenzen umgehen zu können. Der Einsatz erfolgt über ca. sechs Monate. Auch hustenreizmildernde Präparate können verwendet werden. Zusätzlich muss ein Verzicht auf Nikotin und Alkohol erfolgen.
Je frühzeitiger die Diagnosestellung erfolgt, desto besser heilt die Tuberkulose aus. Eine weit fortgeschrittene Erkrankung führt häufig zu einer Streuung des Erregers mit weitreichenden, z.T. letal endenden Folgen.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Praxis-Newsletter „Unabhängig. Natürlich. Klare Kante.“ dazu an:
Dieser Beitrag wurde letztmalig am 19.07.2012 aktualisiert.




